Катаракта — одно из самых известных офтальмологических заболеваний. Согласно статистике, чаще всего она поражает людей пожилого возраста. Самое эффективное лечение на сегодня — удаление катаракты. В пожилом возрасте последствия хирургических вмешательств переживаются тяжелее. Как обстоит дело с этим в данном случае? Как проходит операция? Есть ли альтернативные способы лечения? Что такое катаракта, как она развивается, можно ли ее предотвратить при помощи профилактики? На эти и другие вопросы мы ответим далее.
Что это?
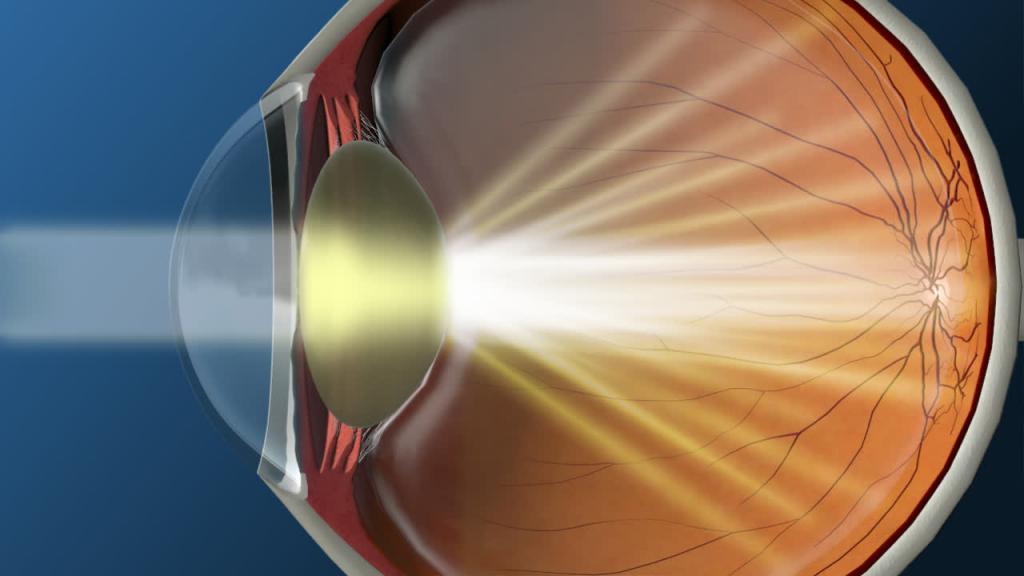
Катаракта глаза. Что это такое? Так называется помутнение глазного хрусталика, который в нашей зрительной системе является естественной линзой, пропускающей через себя и преломляющей световые лучи. Анатомически хрусталик расположен между радужкой и стекловидном телом в глазном яблоке.
Когда человек молод, такая «линза» прозрачна и эластична. Хрусталик с легкостью может менять свою форму, фокусируясь на предмете, который нужно разглядеть. Поэтому человек из-за этой способности к фокусированию может одинаково хорошо видеть и вблизи, и вдали.
Но с возрастом состояние хрусталика может быть признано патологическим. Что это такое? Катаракта глаза — или частичное, или полное помутнение хрусталика. Вглубь глаза из-за этого попадает только часть световых лучей. Зрительные функции ухудшаются. Человек видит окружающий мир нечетко и размыто.
Со временем болезнь только прогрессирует: хрусталик становится более мутным, а человек неуклонно теряет зрение. Если катаракту не лечить, она может обернуться полной слепотой.
Сегодня выявлено несколько форм такой болезни: врожденная, травматическая, лучевая, вызванная определенными заболеваниями. Однако чаще всего распространена именно старческая, возрастная катаракта.
Данные статистики
По медицинской статистике, катаракта чаще всего поражает людей старше 50 лет. На всей Земле от болезни страдают порядка 15 млн человек. Большая часть из них перешагнули 60-летний возраст.
По данным ВОЗ (Всемирной организации здравоохранения), к 70-80 годам от данной болезни страдают 460 из 1000 женщин и 260 из 1000 мужчин. Что касается людей старше 80 лет, катаракта диагностируется у каждого второго. По данным той же статистики именно из-за этой болезни 20 млн человек лишились зрения.

Причины заболевания
В мире существует несколько способов удаления катаракты. И это не случайно, ведь число страдающих от болезни и сегодня очень велико. Но почему она развивается?
Прозрачность хрусталика в норме обосновывается его природой. Он состоит из воды, минеральных элементов и белков. Питает его внутриглазная влага. Омывая хрусталик, она насыщает его необходимыми питательными элементами.
Однако с возрастом во внутриглазной жидкости начинают скапливаться различные продукты обмена. Именно они оказывают токсическое воздействие на хрусталик. Нарушается его питание, отчего со временем он и теряет необходимую прозрачность.
Однако это лишь основная причина помутнения. Характер заболевания может быть различным. Помутнение могут провоцировать и офтальмологические патологии, и заболевания иных органов. В данном случае есть повод говорить про осложненную катаракту. В частности, она развивается при следующих состояниях:
- Глаукома.
- Миопия.
- Повреждения сосудистой сетки глаза.
- Пигментные дистрофии.
- Отслойка сетчатки.
К развитию катаракты могут привести и следующие заболевания:
- Сахарный диабет.
- Болезни крови.
- Поражения суставов.
- Бронхиальная астма.
- Кожные заболевания — псориаз и экзема.
Нам нужно узнать о причинах, симптомах, лечении катаракты. Важно отметить, что болезнь могут спровоцировать и внешние факторы:
- Неправильное питание.
- Недостаток в организме витаминов и минеральных веществ. В частности, кальция и витамина С.
- Вредные условия постоянного труда.
- Подверженность ультрафиолетовому или радиоактивному облучению.
- Курение.
- Неблагоприятная экологическая обстановка.
Заболевание сначала поражает один глаз. Притом чаще всего левый. Прогрессируя, распространяется на оба хрусталика.
Симптомы
Последствия удаления катаракты в пожилом возрасте мы представим далее. Сначала определимся, по каким признакам можно отличить эту болезнь. Название древнегреческое. С этого языка оно переводится как «водопад».
И это связано напрямую с симптоматикой заболевания. При катаракте человек начинает видеть как в тумане. Будто сквозь запотевшее стекло или постоянно льющуюся воду. По мере прогрессии болезни интенсивность такого «тумана» увеличивается. Перед глазами мелькают полоски, пятна и штрихи.
Больной также может отмечать у себя следующее:
- Светобоязнь.
- Затруднения в письме, чтении, работе за компьютером, шитье, работе с мелкими элементами.
- Раздваивание изображения.
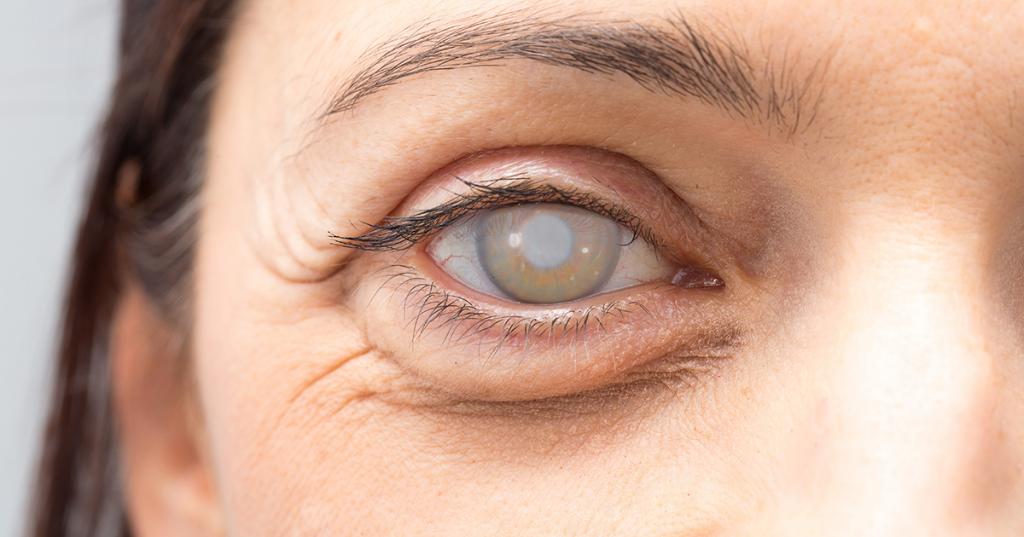
Развитие катаракты заметно и внешне. Если внимательно разглядеть глаз больного, то видно, что его зрачок несколько помутнел. При запущенной стадии болезни без дополнительных приборов заметно, что зрачок вовсе стал белым.
Стадии заболевания
Мы рассматриваем причины, симптомы и лечение катаракты. Что касается возрастной формы, это прогрессирующее заболевание. Соответственно проходит несколько стадий развития:
- Начальная. Тут помутнение хрусталика случается на периферии, вне оптической области. Пациент на данной стадии не отмечает каких-либо симптомов. Катаракту можно распознать только во время офтальмологического осмотра. Или при проведении ежегодной медицинской комиссии.
- Незрелая. На этой стадии помутнение продвигается к оптической зоне. Острота зрения заметно ухудшается, что уже отмечает сам пациент. В частности, он постоянно видит туман перед глазами. Это затрудняет как занятия определенными видами деятельности, так и самообслуживание. На этой стадии требуется операция по удалению катаракты с заменой хрусталика.
- Зрелая катаракта. Помутнение захватывает весь хрусталик. Зрение снижается до такой степени, что человек может распознавать только свет. Пациент практически ничего не видит даже на расстоянии вытянутой руки, различает только примерные контуры предметов.
- Перезрелая катаракта. На этом этапе вещество хрусталика настолько разжижается, что он приобретает характерный молочно-белый оттенок. Возможно разглядеть только яркий свет, направленный прямо в глаз. Состояние чревато и рядом осложнений. Например, вторичной глаукомой из-за сдавливания увеличенным хрусталиком других тканей глаза. В дистрофический процесс также могут быть вовлечены и связки, удерживающие хрусталик. Может развиться макулодистрофия глазной сетчатки. Если связки разорвутся, то это приведет к вывиху хрусталика в полость стекловидного тела. К тому же белки переродившегося хрусталика могут восприниматься организмом, как чужеродные. Отсюда развитие иридоциклита.
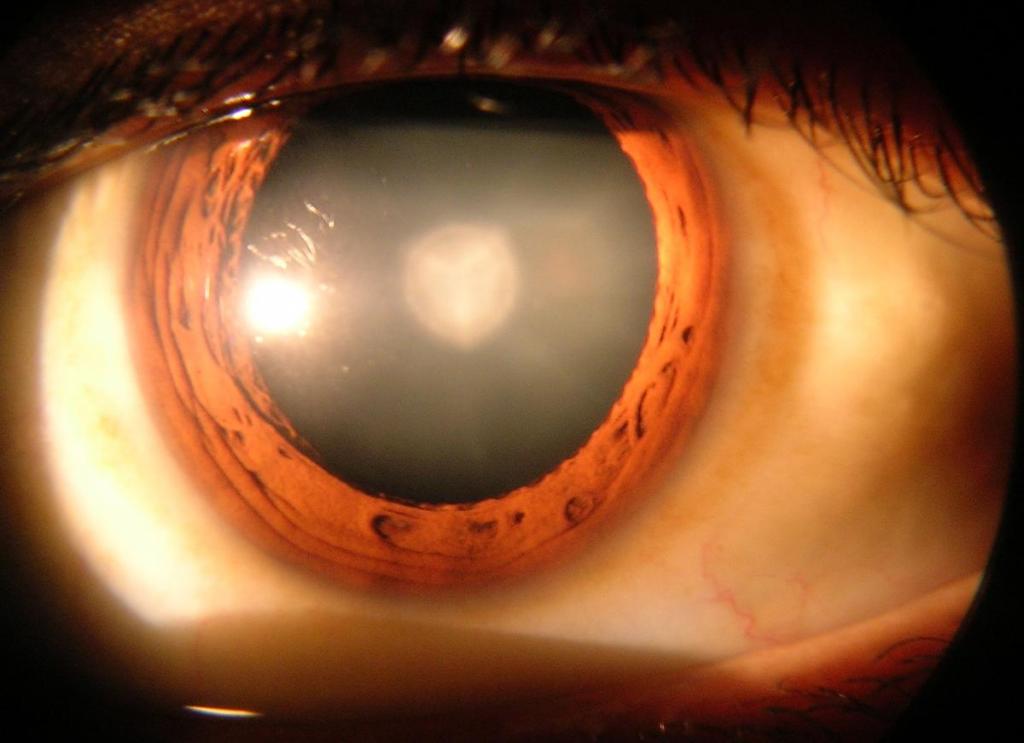
Диагностика
Развитие катаракты может заподозрить и врач-терапевт. Однако у него нет необходимого оборудования для исследований, на основе которых можно поставить этот диагноз.
Если вы заметили туманность перед глазами, двоение картинки, постоянные вспышки, «мушки», полосы, то необходимо как можно быстрее нанести визит квалифицированному офтальмологу. В каких-то случаях доктор диагностирует болезнь при проведении визуального осмотра с необходимым оборудованием. Иногда требуется провести следующее:
- Офтальмоскопия.
- Биомикроскопия.
- Визометрия.
Медикаментозная терапия
Операция по удалению катаракты с заменой хрусталика — это основной способ лечения заболевания на сегодняшний день. Помимо него, есть возможность и медикаментозной терапии. С одной оговоркой — она эффективна только на начальной стадии, когда пациент еще не жалуется на туманность перед глазами, когда оптическая зона хрусталика еще не затронута.
Препараты назначаются по имеющимся показаниям лечащим офтальмологом. Самодиагностика тут чревата полной слепотой. Применяются следующие глазные капли:
- «Квинакс».
- «Тауфон».
- «Вита-Йодурол».
- «Офтан-Катахром».
Все вышеназванные препараты способны притормозить прогрессирование помутнения. Но не могут устранить уже имеющееся. Подобные препараты, кстати, успешно применяются в терапии отслоения глазной сетчатки.
Что же касается различных биодобавок, биоэнергетических приборов и комплексов, их эффективность экспериментально не подтверждена. Чаще всего это препараты-«обманки», которые предлагаются за немалые деньги. Способ обогащения на людях, боящихся хирургической операции. Обращаясь к такому «лечению», больной только тратит драгоценное время, запускает болезнь. А это чревато полной слепотой, излечить которую уже становится невозможным.
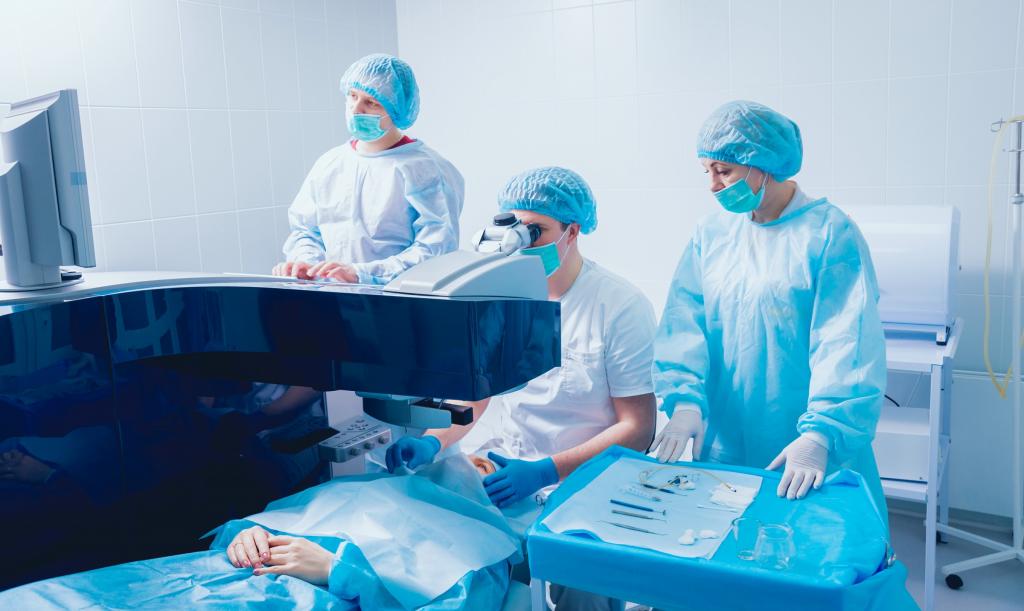
Оперативное вмешательство
Когда мы говорим о последствиях удаления катаракты в пожилом возрасте, мы имеем в виду именно хирургическую операцию по замене хрусталика. Официальное медицинское название процедуры — факоэмульсификация с имплантацией искусственной заднекамерной интраокулярной линзы. Как показывает статистика, она назначается 99% пациентов, у которых была диагностирована катаракта.
Лазерное удаление катаракты и его аналоги применяются в России уже более 20 лет. Самый благоприятный исход лечения — у больных с незрелой катарактой (на второй стадии болезни).
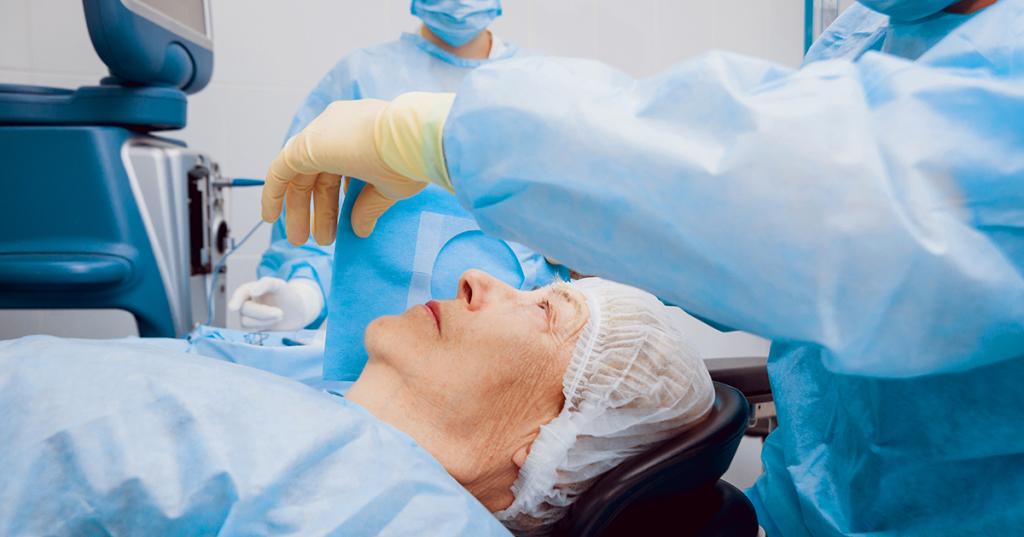
Как проходит удаление катаракты? Вся операция проводится под местной анестезией. Через роговичный разрез в глаз пациента вводится ультразвуковой наконечник длиной в 2,2 мм. Им разрушается помутневший хрусталик. В капсулу хрусталика помещается искусственная подвижная интраокулярная линза.
Длительность подобной операции — не более 20 минут. Зрение после удаления катаракты восстанавливается быстро. Порой в первые сутки после проведения операции. Пациенту назначаются специальные капли после удаления катаракты. Они способствуют скорейшему восстановлению зрительных функций. Средство применяют в течение 4 недель после операции. Поэтому через месяц больной может вернуться к привычному образу жизни.
Бесплатная операция по удалению катаракты сегодня также возможна. Чаще всего она назначается больным на третьей-четвертой стадии болезни. Операция тут проводится несколько иначе: удаляется весь хрусталик, а вместо него имплантируется жесткая линза. Ее или помещают в капсулу хрусталика, или подшивают к радужке глаза.
В данном случае дополнительно требуется наложение специального непрерывного шва. Его снимают по показаниям через 4-6 месяцев. Тут в послеоперационный период при удалении катаракты в пожилом возрасте сохраняется плохое зрение. Связано это с послеоперационным обратным астигматизмом. Зрительные функции возвращаются в норму в данном случае после снятия шва. Здесь осложнением после удаления катаракты можно назвать расхождение послеоперационной раны. Однако такие случаи единичны. В целом, подобные манипуляции с хрусталиком проходят беспроблемно.
Сегодня в России выделяются следующие основные методы удаления катаракты:
- Лазерная бесшовная операция. Данный метод на сегодня — самый эффективный. Операция выполняется без надрезов, проводится за считанные секунды. Ее суть — в удалении помутненного хрусталика и имплантации искусственной линзы.
- Факоэмульсификация ультразвуковая. Специальным оборудованием в глаз вводится смесь, размягчающая патологически измененный хрусталик. Затем хирургическим инструментом он разрушается и выводится. Далее на место удаленного хрусталика вводится новая искусственная линза.
- Экстракция экстракапсулярная. Выполняется хирургический разрез роговицы, через который удаляется старый хрусталик и помещается его искусственная альтернатива.
Искусственные хрусталики
Пожилых пациентов нередко пугает тот факт, что в глаз будет вживлен инородный предмет. Но на современном этапе развития медицины это не должно вызывать опасений — по своим свойствам искусственный хрусталик максимально приближен к естественному.
В зависимости от состояния пациента, рекомендаций его лечащего офтальмолога хирург подбирает и определенный тип интраокулярных линз:
- С желтым фильтром. Такое дополнение защищает глаз от воздействия вредных ультрафиолетовых лучей. И тем самым препятствует развитию иных возрастных офтальмологических заболеваний.
- Аккомодационная линза. Такой искусственный хрусталик благодаря своей конструкции позволяет достичь максимальной остроты зрения при взгляде вдаль и сохранить при этом возможность видеть вблизи, не надевая очки.
- Линзы из гидрофобного акрила. Таковые искусственные хрусталики обладают самой высокой степенью биологической совместимости с тканями глаза. А это значит, что они легко адаптируются к любой форме и размеру капсульного мешка (куда помещается хрусталик). Линзы прекрасно центрируются, что позволяет пациенту не только вернуть прежнее зрение, но даже улучшить его.

Реабилитация
Операция по замене хрусталика — одна из самых быстрых. Проводится в режиме «одного дня», не требует госпитализации даже в отношении пожилых пациентов. Для каждого больного подбирается самый оптимальный способ анестезии. Поэтому после проведения хирургической манипуляции человеку достаточно полчаса отдохнуть, после чего он без ограничений может вернуться к прежней жизни.
Что нельзя делать после удаления катаракты? Реабилитационный период не подразумевает серьезных ограничений. Ухода за пациентом не требуется. Ведь чаще всего нормальное зрение возвращается к нему через несколько часов после операции.
В течение периода восстановления пациенту необходимо выполнять только эти несложные рекомендации:
- Избегать яркого света — выходить на улицу только в солнцезащитных очках.
- Стараться не перегреваться. То есть, не посещать сауны и бани.
- Отказаться от алкогольных напитков.
- Стараться не поднимать тяжести — предметы весом более 1,5 кг. По истечении реабилитационного периода — груз весом более 10 кг.
- Беречься от инфекционных заболеваний. В частности, от гриппа.
Реабилитационный период длится месяц. По его истечении обязательно обращаются к офтальмологу. По состоянию пациента он назначает уже индивидуальные рекомендации.
Осложнения
После подобной операции человеческий глаз лишается очень важного элемента — линзы. Преломляющих свойств стекловидного тела, внутриглазной жидкости передней камеры, роговицы недостаточно для четкого зрения. Поэтому, чтобы вовремя заметить осложнение после удаления катаракты, очки, искусственный хрусталик, зрение в целом необходимо периодически проверять у окулиста.
Мы уже отметили, что самая оптимальная вариация лечения болезни — это вживление искусственного хрусталика. Но не во всех случаях это реально применить из-за возможных осложнений:
- Патологическое состояние тканей глаза или сосудов, питающих этот орган.
- Хронические рецидивирующие глазные болезни.
Вышеописанное может свести к минимуму эффект от проделанной операции.
При зрелой и перезрелой стадии болезни увеличившийся в размерах хрусталик начинает занимать большую площадь передней камеры глаза. Из-за этого нарушается отток внутриглазной жидкости. Отчего может возникнуть одно из серьезных осложнений катаракты — вторичная глаукома. В таком случае зрение может быть потеряно безвозвратно, если вовремя не провести операцию.
Последствия удаления катаракты в пожилом возрасте могут быть связаны с ним? Что касается возрастных ограничений, то их нет. Операцию по удалению хрусталика с успехом проводили и 100-летним пациентам.
Если у больного диагностированы заболевания сердца, сосудов, ЖКТ, это тоже не является препятствием к проведению операции. Ведь перед хирургическим вмешательством проходит полное обследование пациента с участием офтальмолога, кардиолога, анестезиолога. Проводятся и лабораторные анализы.
Отзывы
Если обратиться к отзывам об удалении катаракты в пожилом возрасте, то мы отметим, что большинство положительных откликов собирает лазерная операция по замене хрусталика. Однако пациенты отмечают ее сравнительную дороговизну в сравнении с другими способами. Но это тот случай, когда трата целиком оправдана.
К большинству пациентов после хирургического вмешательства вернулось относительно нормальное зрение. Кто-то был вынужден носить очки. Но прежней туманности перед глазами с искусственным хрусталиком авторы отзывов уже не отмечали.
Что касается медикаментозных, народных средств, каких-либо отзывов по их применению мало. В частности, потому что эти способы прописываются доктором как подготовка к хирургическому вмешательству, как методы притормозить прогрессию болезни.
В отзывах не раз можно прочесть, что самое эффективное лечение катаракты — при ее своевременном выявлении на начальной стадии.
Профилактика
Конечно, любое заболевание проще не допустить, чем лечить его. Это утверждение верно и в отношении катаракты. Основное профилактическое мероприятие здесь — периодическая проверка зрения у офтальмолога. Всем людям старше 40 лет необходимо минимум раз в год проходить и специальное обследование на предмет выявления патологических изменений в хрусталике.
Катаракта — это не то заболевание, с которым можно справиться самостоятельно или используя народные средства. Необходимость медикаментозного или хирургического вмешательства может определить только квалифицированный специалист. Что касается приема медикаментов, они эффективны лишь на начальном этапе заболевания. И не во всех случаях их назначение способно отменить необходимость проведения операции.
Глазные капли, содержащие необходимые глазу аминокислоты, витамины и микроэлементы, способны только притормозить развитие катаракты. Они улучшают метаболизм (обмен веществ) в тканях глаза, снабжают его необходимым питанием. Но излечить катаракту таким способом невозможно. Какие именно капли подходят пациенту, определяет офтальмолог. Назначение дозировки средств, составление графика лечения — это тоже прерогатива специалиста.